翻譯成文如下:
新興研究者系列:城市水循環中大流行病毒的來源和歸宿
最近發生的幾起重大疫情,例如SARS,MERS(中東呼吸綜合癥),埃博拉病毒和禽流感,引起了人們對持續致命的病毒性大流行風險的關注。通常,由于這些包膜病毒在市政污水中的濃度較低,并且在水環境中極易降解,因此對污水和水行業的威脅不大。然而,許多臨床報告表明,某些包膜病毒在感染過程中會從人糞便中排出。此外,生存能力研究表明,許多包膜病毒在水環境中能夠存活數天至數月。本文中主要研究城市水循環中包膜病毒的潛在存在及其歸宿,重點是冠狀病毒(例如,SARS和MERS)和禽流感病毒。并且確定了一些不容忽視的問題,只有當供水和污水企業回答了這些問題,并向公眾展示相關的事實,才能讓公眾確信灌溉水源、娛樂水源以及飲用水源是完全安全的。
引言
近年來,病毒爆發引發了人們對致死病毒大流行的高度關注。其中包括2003年的非典型性肺炎冠狀病毒(SARS-CoV)、2012年中東呼吸綜合征冠狀病毒(MERS-CoV)、分別在2003和2013年爆發的高致病性H5N1和H7N9禽流感病毒,以及2014年爆發的埃博拉病毒(見表1)。由于病毒大爆發是毀滅性的,所以其引發公眾的恐慌在所難免。如1918年流感大流行時,兩年導致5000萬人喪生,全世界三分之一的人感染。盡管SARS,MERS,H5N1和H7N9禽流感以及埃博拉病毒的造成的感染和死亡人數的數量級低于人類大流行性流感的數量級(表1)。但科學家和公共衛生部門仍十分小心的監視著這些病毒是否有再次出現或是在人與人之間更易傳播的跡象。
病毒引發的傳染病每年都會出現或重新出現,盡管大多數不會像麻疹或人類季節性流感等常見病毒一樣嚴重威脅公共衛生安全。在1980-2005這二十五年間,人類報告發現了約87種新的病原體,其中三分之二屬于病毒。而RNA病毒(如SARS和H5N1流感病毒)在這些新發現的病毒中占比達到85%,其主要原因是單鏈的RNA病毒突變率很高。新發現或者重復出現的人類病毒通常具有動物宿主(稱為人畜共患病),并且因為全球旅游、森林砍伐、工業化養殖、動物市場交易以及野生動物狩獵等活動的增加而加劇。未來幾年,氣候變化等因素也會使某些病毒傳播范圍更廣。如果發生病毒大規模爆發,污水處理和飲用水處理作為一條潛在的傳播途徑,對其的監管也應有所加強(圖1)。公用事業部門需要作出迅速反應,并且根據已經積累的現有證據做出決策來最大程度地降低職業和公共健康危害的風險。經過處理的污水作為休閑娛樂、灌溉用水以及飲用水的共同來源,盡管在處理過程已經大幅降低了病毒水平,但在污水處理廠的污水中,仍能檢測到感染人體的病毒的存在。如果新型人類病毒通過被感染人群的糞便、尿液或者嘔吐物擴散,則會進入市政污水處理系統并最終進入市政污水處理廠。2014年美國的埃博拉病毒病例就突顯出缺乏關于人體廢物和污水中新型病毒的存在和去向的數據。在這種情況下,政府部門表示,埃博拉病毒在人類宿主之外迅速失活,因此市政污水和已經處理過的污水中沒有顯著的職業和公共衛生風險。但當時對埃博拉病毒在人類宿主以外的存活能力的研究很少,也沒有任何市政污水中埃博拉病毒存活率的研究。自那以后,對于環境中埃博拉病毒及其相關替代物的研究才開始出現,并發表與相關文獻中。目前,關于埃博拉病毒在人宿主之外快速滅活的假設尚未得到驗證。
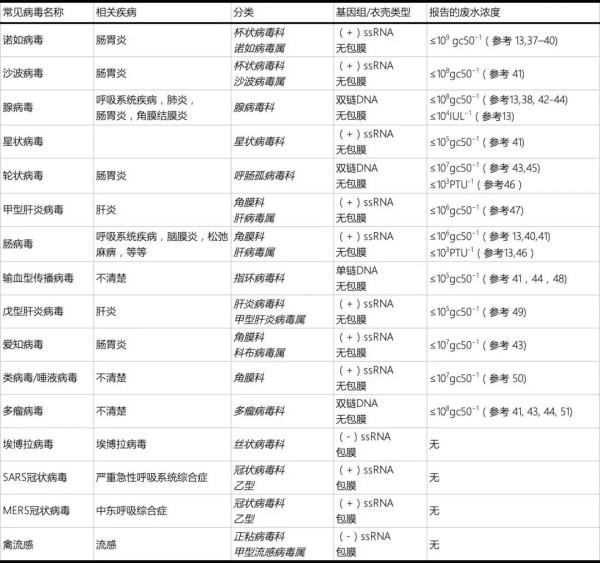
對于城市水循環系統中病毒的研究,大多數都集中在腸道病毒這些較小的樣本中。(即,這些病毒在胃腸道中復制并易于通過糞-口途徑傳播;表2)。腸道病毒顆粒由受蛋白質外殼(即,衣殼)保護的RNA或DNA基因組組成。并且腸道病毒具有抗熱、抗酸、抗氧化等能力,因此可以在環境中存活較長時間。而包膜病毒(如流感病毒,冠狀病毒和埃博拉病毒),還有一層由脂質和蛋白質組成的外殼。通常包膜病毒不會通過人類糞便等途徑傳播,并且在水環境中更易失活。然而最新污水病毒宏基因組的研究表明,污水中含有多種人類病毒,其中也包括一些包膜病毒。盡管污水中檢測到病毒基因并不等于有活的病毒存在,但污水宏基因組學研究促使人們更審慎的對待水行業應對病毒爆發的應對策略,以及政府部門對并流行病爆發的應急機制。
本文通過對污水中新型病毒文獻進行梳理,為污水處理和飲用水處理行業提供相關信息,并為將來病毒爆發時做好準備。根據世界衛生組織指引中對流感大流行的定義,即一種新病毒的出現,對導致人類嚴重的疾病,且很容易發生持續的人傳人現象。相對而言,爆發事件是指特定區域的疾病水平升高到正常水平以上。冠狀病毒和禽流感病毒這兩類包膜病毒對于社區污水和飲用水安全尤為重要,因為已經確認這兩類病毒存在于人的糞便中并且具備在水環境中存活的特征。冠狀病毒包括導致SARS和MERS全球爆發的病毒,禽流感病毒通常會引發禽類病癥,但偶爾也會傳染給人導致嚴重的疾病。這些通常都是呼吸道病毒,但某些冠狀病毒(例如SARS)和禽流感病毒可以通過糞便在水中傳播,并且在近期爆發的疫情中呈現較高的致死率(表1)。如上所述,這些包膜病毒在結構上與腸道病毒不同,后者一直是水生病毒研究中的重點,因而被認為在水環境中有不同的特性。
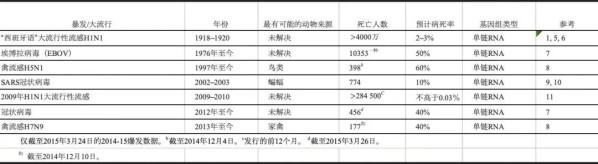
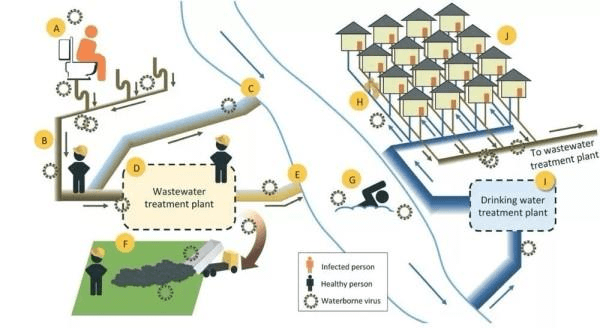
圖1.感染性病毒在城市水循環中的歸宿以及潛在的人類暴露地點。A)糞便,尿液和嘔吐物中排出的病毒進入污水系統。廁所沖水或室內管道系統出現問題都可能形成載有病毒的氣溶膠,可能導致人體暴露。B)病毒通過市政污水系統輸送到污水處理廠(WWTP)。維修污水系統的工人可能會接觸感染性病毒。C)合流制污水溢流事件導致未經處理的污水中的感染性病毒釋放到地表水中。D)進入市政污水處理廠的病毒要經過物理,生物和化學處理過程。污水處理廠的員工可能會接觸未經處理和處理過的污水中存在的感染性病毒以及殘留的污泥。E)污水可以將經過處理后殘留的病毒攜帶到地表水中。F)通常通過土地填埋處理掉污水處理廠的殘留污泥,工人或與污泥緊密接觸的其他人可能會接觸在污泥處理過程中幸存下來的感染性病毒。G)娛樂活動可能導致與地表水中存在的感染性病毒接觸。H)污水管泄漏會導致地下水分配系統被污染。I)飲用水處理廠的進水中可能含有感染性病毒。水經過一系列物理和化學處理過程處理以去除污染物,包括病毒。J)市政飲用水使用者暴露于病毒中,這些病毒要么通過飲用水處理和分配來保持感染性,要么通過地下管道的泄漏進入分配系統。
污水中的潛在流行病毒
人類病毒不會在環境中增殖。因此,如果病毒通過城市水循環系統傳播,必須借助人體體液進入水中,以保持其傳染性,直到另一個人接觸到被病毒污染的水體(圖1)。通常,人們只研究腸道病毒在水環境中的存在和歸宿,相關法規中也是如此。例如,美國環保署發布的地表水處理規范和地下水處理規范。除了普通的腸道病毒,污水中還含有大量的其他病毒。例如,在未處理的污泥和B類生物固體中,超過80%的樣本中含有冠狀病毒的基因,其次是風疹病毒基因。
人類病毒會隨著感染者的糞便和尿液進入市政污水中,通過qPCR和培養等方法,已經可以定量測定市政污水中人類腸道病毒的濃度,據報道濃度達到每升水中含有109 個基因組序列(表 2)。而那些尚未進行研究但存在于污水中的病毒,有關它們存在于人類糞便和尿液的信息足以闡明其在水循環中可能具有重要的影響。糞便和尿液樣本鮮少用于研究非腸道疾病,但呼吸道合胞病毒、人鼻病毒、冠狀病毒和季節性流感病毒等均已經在糞便樣本被檢測出來。在大多數情況下,糞便中存在呼吸道病毒被認為是患者吞咽了攜帶病毒的鼻腔分泌物所引起的。不幸的是,PCR技術通常只用于檢測人體樣本的病毒,并不能傳遞傳染性的信息。
要在城市水循環系統中引起足夠的關注,污水中必須存在完整的可感染的病毒顆粒,而不僅僅是病毒基因組片段。實際上,已經從感染者的糞便或腸道樣本中檢測出了具有傳染性的SARS-CoV和禽流感病毒顆粒。
流感病毒
流感病毒是具有節段的單鏈RNA包膜病毒,其能感染人類以及其他動物,如禽類和豬。上個世紀,流感病毒已引起四次人類大流行,包括1918年的H1N1西班牙流感大流行,1957-1958年的H2N2亞洲流感大流行,1968-1969年的H3N2香港流感大流行以及2009年 H1N1“豬流感”大流行。這些大流行是由于人類缺乏對新型病毒的免疫力而引起的。當動物流感病毒和人流感病毒雜交時會產生新型病毒,也可由動物病毒直接傳染給人類(如:禽流感病毒)。
人流感病毒
季節性人類流感病毒不斷在全球傳播,導致季節性流行病。病毒在傳播時會通過一種稱為抗原漂移的現象緩慢變異。發病主要表現為呼吸道癥狀和發燒,偶爾也會出現胃腸道癥狀,特別是兒童。季節性流感通過飛沫、空氣和接觸等方式傳播,三種傳播方式相對重要性仍不清楚。至于人類季節性流感可能通過污水進行傳播的問題,已在人類糞便樣本,和市政污水中檢測出病毒RNA。每克糞便中含量約為4.9× 103 to 8.0 × 107 PCR拷貝數,但這被質疑是由于患者吞咽了攜帶病毒的鼻腔分泌物,或病毒通過血液擴散到其他器官。正常的人腸道細胞中不存在流感病毒受體,因此病毒不太可能感染腸道細胞并在此增殖。根據現有文獻中證據表明,即使在大規模爆發期間,市政污水中也不可能存在高濃度的人類季節性流感病毒。。
禽流感病毒
禽類中引起較小的疾病并且很少致命,而高致病性禽流感病毒在禽類中迅速傳播并且具有很高的致死性。在極少數情況下,高致病性禽流感病毒可以傳染給人類,通常是由于人類接觸了大規模的家禽時。人類禽流感具有很高的致死率(表1),但近期尚未發生持續的人傳人現象。令人深感擔憂的是,如果未來禽流感傳染給人后產生變異,可能會導致其更易人傳人進而人群中大面積傳播。這一假設性事件可能導致類似于20世紀西班牙流感大流行的一場致命的禽流感大流行。
與季節性人流感不同,高致病性禽流感病毒是通過糞便-口途徑在鳥類中傳播的,并與禽腸組織上的受體結合(即胃腸道感染)。2004年,當高致病性H5N1病毒從禽類傳染給人類時,許多患者出現了嚴重的腹瀉 ,糞便樣本中發現了病毒,并且這些病毒感染人的腸道組織中并在此增殖。2013年,人類中出現的新型禽流感H7N9病毒的基因也頻繁的在糞便樣本中檢測出。雖然尚未被確定為禽流感病毒,人類H1N1病毒也表現出異常高發胃腸道癥狀,在糞便中檢出感染性病毒顆粒并且在腸道細胞中有效復制。
迄今為止,人類感染的禽流感病毒(如H5N1和H7N9)受限于其人傳人的能力,沒有造成大范圍的影響。但公共衛生部門擔心會出現新的變種,而新的變種容易在人與人之間傳播。如果發生此類情況,人類沒有對該病毒的免疫力,而開發出有效的疫苗需要時間。這很可能爆發疫情或大流行。屆時,禽流感病毒將會進入市政污水,甚至病毒濃度可能很高。
冠狀病毒
SARS-CoV于2003年在香港出現,并引起嚴重的下呼吸道疾病,死亡率高。在香港的一座公寓內,一共確診319例病例,病毒借助霧化的糞便,通過公寓大樓中的通風管爆發和傳播。盡管主要表現為呼吸系統疾病,但在感染者的糞便檢測出了SARS-CoV RNA,不同人群的檢出率在16%-97%之間。出現腹瀉的患者檢出率為23%-73%,特別是患病的第一周。
在發病后9至14天,糞便樣本中的SARS-CoV RNA水平達到峰值,某一病例發病后長達73天內的糞便樣本呈陽性反應。
糞便中檢出SARS-CoV可能因為其能在小腸和大腸中進行增殖,已有小腸感染病毒的樣本作可為證據。
除SARS-CoV,還有五種已知的人類冠狀病毒。MERS-CoV于2012年出現于沙特阿拉伯,截止撰寫本文時,已確診1110位病例,并導致456人死亡。在一例患者的糞便和尿液中檢測出了較低水平的MERS-CoV RNA(每毫克約103個基因拷貝),但在另外另個患者的樣本中卻未檢測到。此外,人類冠狀病毒HKU1(HKU1-CoV)RNA也在一些有胃腸癥狀的患者糞便樣本中被檢測出。在近期的污水宏基因組研究中HKU1-CoV從美國不同的污水處理廠污泥樣本中檢測出,雖然尚未用PCR的方法進行確認。不幸的是,HKU1病毒在糞便和污水樣本中的傳染性尚未可知。其余的三種人類冠狀病毒(HCoVNL63, HCoV-OC43, andHCoV-229E)同樣在糞便樣本中檢出但尚未確認它們對胃腸道感染有顯著作用。基于現有數據,目前正在傳播的人類冠狀病毒對城市水循環系統造成重大威脅的可能性較低。話雖如此,如果未來出現像SARS-CoV這樣高毒性的新型冠狀病毒,仍可能對水和污水處理行業構成挑戰。
在城市水循環中包膜病毒的歸宿
城市水循環的主要組成部分包括飲用水供應,污水處理和雨水徑流。糞便,尿液或嘔吐物中排出的病毒通過人類生活污水進入城市水循環。因此,我們將討論的重點放在城市水循環中污水和污水處理的包膜病毒歸宿上,討論中也包括包膜病毒在天然水和飲用水處理過程中歸宿的非常有限的數據。
污水中的病毒濃度
在大流行的情況下,污水中的病毒濃度將取決于社區中被感染的人數和被感染者釋放病毒的速度。關于污水中人類病毒滴度的大多數數據是基于腸病毒和qPCR測量值的(表2)。報告顯示,污水進水中病毒濃度高達每升108–109個基因組拷貝數(gcL-1)。評估污水中感染性病毒顆粒濃度的研究相對較少,這可能是由于細胞培養技術有限和病毒提取方法的問題所致。
污水進水中的腸病毒,腺病毒和輪狀病毒已經被監測,報告顯示,病毒濃度通常低于104個每升噬菌斑形成單位(PFU)或感染單位(IU)。從糞便中釋放的病毒傾向于處于聚集狀態,并且病毒提取方法的回收率極低。因此,報告的PFU L-1值可能會大大低估了污水中感染性病毒顆粒的數量。
如果缺少污水中病毒數量的數據,則人類糞便或尿液樣本中的病毒數量可能有助于預測病毒暴發期間污水中的病毒水平。正如預期的那樣,與腸道疾病相關的病毒在人類糞便樣本中的數量要高于與呼吸系統疾病相關的病毒。與暴發期間污水中高達109 gcL-1的濃度相比,人類糞便樣品中的諾如病毒濃度可能高于1010 gcg-1,。人類多瘤病毒(JCPyV和BKPyV)在人尿中的濃度可超過1010gc L-1,在污水中濃度可達108 gc L-1。糞便中流感病毒的量可達到8.0×107 gc g-1,腹瀉情況下SARS病毒在糞便中的量為107gc mL-1 ,尿液中為2.5×104gc mL-1。由于這些是報告中出現的最高水平,因此它們可用于預測污水中病毒在最壞情況下的濃度。
在城市污水中生存
要引起城市水循環系統的關注,通過糞便或尿液排泄的病毒必須能在污水中保持其感染性,指導其與人接觸(圖1)進入污水處理系統的人類廢棄物通過復雜的地下管道系統輸送到市政污水處理廠。盡管發達國家的城市環境中產生的大部分污水進入污水處理廠,但仍有一部分污水會滲漏入地下,在潮濕多雨天氣下,未經處理的污水可能排放到地表水中。從漏損的管道釋放到地下的未經處理污水可能會滲入飲用水輸送管道,從而導致飲用水污染。未經處理的污水排放到地表水中會通過娛樂活動而導致暴露,并可能污染由地表水直接補給的地下水。
污水管網和污水處理廠的水力停留時間通常少于一天。在人體外,病毒對環境因素表現出多種敏感性,T90值(即90%的病毒被滅活所需的時間),范圍從數分鐘到數年不等(表3)。關于生存能力的數據僅源于體外培養、可以檢測的病毒;不可培養病毒的生存能力通常是根據可感染的類似病毒的生存能力來預測的。通常認為帶有脂質被膜的病毒在水性環境中容易喪失感染力。
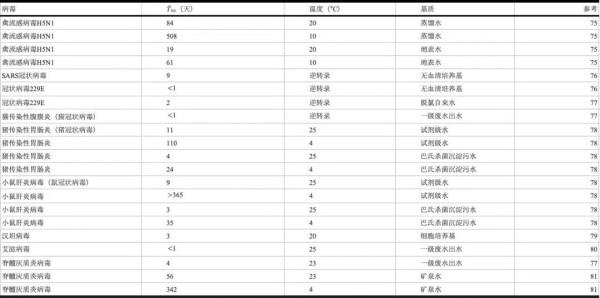
據報道,諸如人類免疫缺陷病毒(HIV)在水環境中確實會迅速喪失其感染性,有報告中指出其室溫下水中的T90值在1-2小時之間。對比腸溶性非包膜脊髓灰質炎病毒其室溫下在水中T90值為56天。有趣的是,并非所有包膜病毒都會迅速喪失其感染性(表3)。例如,H5N1禽流感室溫下在蒸餾水中的T90值約為100天,SARS-CoV室溫下培養液中的T90值為9天。失活率高度依賴于水的溫度和培養基質。溫度越高,滅活率越高,鹽度增加亦有相同效果。在兩項人類冠狀病毒水中的研究中發現溫度對一系列變量的影響最大,在4°C和室溫下,樣品之間的衰減率差異最大。水中成分,例如蛋白質或微生物的存在,也會影響病毒的生存能力。例如,滅菌污水中的病毒滅活的速率與未滅菌污水中的病毒不同。
懸浮固體和有機物質的存在增加了腸病毒在水性環境中的生存能力。同樣,冠狀病毒在未過濾的初級出水的存活時間要比在過濾后的初級出流中的存活時間更長。77在有沉積物和有機物質的情況下,可以保護病毒免受化學和生物滅活劑的影響來提高其存活率。外來物質也可能導致其更快滅活,對比在巴氏殺菌沉淀污水和蒸餾水中的冠狀病毒活性可知,并且不同的病毒和環境樣品之間差異很大。
高度相似的菌株可能在不同的環境下穩定性不同(表3)。例如,在相同條件下,SARS-CoV在培養基中的感染力喪失速度遠低于人類冠狀病毒229E(表3)。同樣,類似的禽流感病毒在相同的實驗條件下,T90值的范圍為58至171天。但敏感性差異的機理尚不清楚。病毒脂質膜可能起到一定作用,因為季節性流感病毒在不同類型的細胞中生長,其脂質膜的來源也不同,因此在水中的穩定性也不同。根據已有的生存能力數據,可以認為在人的糞便或尿液中排出的包膜病毒可以在水性環境中存活一段時間,這與污水和飲用水處理領域有關。當社區中的發病率很高且污水溫度較低時,在污水處理廠的進水中感染病毒的濃度也可能會很高。
污水處理
總所周知,沒有關于污水處理后包膜病毒歸宿的報告。無包膜的人類病毒去除和滅活的程度取決于病毒的類型以及特定污水處理廠采用的處理工藝。腸道病毒,腺病毒和呼吸道腸道病毒在初級污水處理(即沉淀)中的去除率很低,報告稱減少量低于1個數量級。在二級處理中,腸道病毒和腺病毒的去除更有效,報告稱減少了1-4個數量級,但呼吸道腸道病毒減少量小于1個數量級。活性污泥中的去除依靠二級處理工藝中二沉池,池內固體吸附病毒,隨后使其失活。最后的消毒步驟對于減少污水中的感染性病毒數量至關重要,但即使是經過消毒的污水也可能包含感染性病毒。通過對十座不同規模和處理工藝的處理廠的調查,搜集消毒之前的污水樣本中發現,污水處理可使感染性腸病毒減少 0到2個數量級,感染性腺病毒減少2至>3個數量級。在另一項對五座污水處理廠的調研中發現,從進水到消毒出水,感染性病毒的對數去除率在1.9到5.0之間。每個污水處理廠除水中均監測到了感染性病毒。
在固相處理中,消化作用對非包膜病毒的影響各不相同,好氧消化比中溫消化更有效。經過中溫消化處理的B類污泥中,檢測到感染性腸病毒和腺病毒頻次較高。采用最大可能法(MPN)計算污泥中腸病毒和腺病毒的濃度分別在每克101-103和102-104個之間。與中溫消化法和高溫消化法相比,用熱干化和堆肥法處理污泥可顯著降低最終產物中的病毒水平。一旦施用于土地,吸附在污泥上的病毒就會滲出。也有證據表明,在土地施用過程中,污泥中的病毒被霧化,導致空氣傳播的巨大風險。應該再次強調,所有關于污水處理中病毒歸宿的研究都集中在非包膜病毒上。
在自然水體中生存
感染性病毒經常通常隨污水處理廠排放或合流制溢流而進入到地表水中。在地表水中,許多潛在因素會導致病毒失活,包括陽光,氧化物,微生物捕食等等。
由于自然水體可能是流感病毒的環境儲存庫,因此對自然水體中的包膜病毒的研究主要集中在禽流感病毒上。從康斯坦茨湖收集的地表水樣品中,禽流感病毒在高于冰點的溫度下生存時間在10-100天之間(表3)。此案例中樣品并未暴露在陽光照射下。禽流感病毒在冰凍的自然水體樣本中可以存活數月至數年。該病毒在pH7.4和8.2之間最穩定,在pH 6.5以下和pH10以上迅速失活。目前仍然缺乏陽光照射導致禽流感病毒失活的公開數據。
飲用水處理
對飲用水處理中包膜病毒歸宿的研究表明目前仍然需要更多的實驗。凝結-絮凝-沉降過程在去除H5N1流感病毒方面效果不佳或處理效果不夠穩定。超濾可有效去除H5N1病毒,而噬菌體MS2是這個過程的有效替代品。通常,包膜病毒比非包膜病毒更容易被常見的飲用水消毒劑滅活。H5N1流感很容易被UV254滅活,在劑量為25mJ/cm2時即可達到高于5個數量級的滅活效果。而在相同劑量對腸病毒替代物的噬菌體MS2僅能達到低于2個數量級的滅活效果。低致病性H5N2流感是高致病性H5N1流感的一種替代品,也很容易被紫外線滅活。另一方面,SARS-CoV,在紫外線消毒的后仍然存在。氯消毒對水樣中流感病毒的滅活效果良好。在室溫下,一氯胺消毒后, H1N1和H5N1病毒達到4個數量級的滅活效果所需的一氯胺CT值(即消毒劑劑量和接觸時間的乘積)低于60mg/(L·min) ;EPA建議為達到4個數量級的滅活效果,在20°C下一氯胺CT值應高于700 mg/(L·min)。目前仍然需要更多水質工程的實驗數據,才能得出關于污水和飲用水處理過程中病毒歸宿的主要結論。
檢測水中的包膜病毒
缺乏成熟的檢測方法阻礙了對水中包膜病毒的存在和歸宿的研究。檢測和定量環境樣品中的病毒需要首先將樣品中的病毒濃縮,以提高檢測限。大多數可用方法都是針對非包膜腸病毒設計和優化的,盡管付出了很多努力,但仍沒有共識性的濃縮方法。已發布的腸道病毒濃縮方法側重于一系列過濾過程,超離心,不同pH值下的PEG沉淀,添加化學藥劑,過濾器類型和離心機轉速等要素組合起來。包膜 使病毒對有機溶劑,溫度和pH更敏感;因此,許多用于非包膜腸病毒的提取和純化方法對于包膜病毒不適用。例如,使用氯仿或氯化銫溶液的操作步驟會破壞脂質外層,因此應避免使用。采用正電過濾和氫氧化鋁沉淀法從醫院污水中僅回收了1.02%的SARS冠狀病毒。相比之下,污水中非包膜病毒的回收率高達80%,盡管通常情況下回收率要低得多。作為從環境樣品中優化包膜病毒回收率的少數嘗試之一。Deboosere使用玻璃棉過濾和聚乙二醇(PEG)沉淀的方式,對湖水中的甲流病毒實現了8%的回收率。即使采用了純化步驟,病毒濃縮物通常也包含會干擾檢測方法的物質,但可以通過稀釋或添加消除劑等物質將其降至最低。未來環境監測是否成功將取決于提取純化技術發展與廣泛應用。
樣品濃縮物中的病毒通常通過基因法和培養法進行定性或定量檢測。PCR法可檢測病毒基因,目前最常用于檢測環境和臨床樣品中的特定病毒。PCR法的流行主要由于其檢測速度往往比培養法快得多,而且提供了物種和菌株特異性的鑒定,以及可以檢測目前無法進行體外培養的病毒。PCR法的缺點是它們無法表征病毒感染力,而且需要開發合適的引物。因此,如果引物設計不當或病毒已在目標基因組區域發生突變,則可能無法檢測到病毒。宏基因組方法旨在對樣本中所有的病毒進行測序,目前越來越多地用于病毒檢測和發現,并且無需事先對病毒有任何了解。糞便和環境樣品中的RNA和DNA病毒都已完成測序。RNA病毒的測序方法是先用隨機引物對RNA進行反轉錄,然后對cDNA進行測序。目前,由于高昂的樣品成本,龐大的數據集和缺乏絕對定量分析,高通量測序不適于進行常規病毒檢測。此外,由于樣品中遺傳物質的豐度高,對某些特定病毒而言宏基因組方法的檢測限通常比PCR差。經過測序后,PCR法通常用于確認目標病毒的存在。應當指出的是,用于濃縮病毒并將其與其他有機體分離的方法會影響病毒宏基因組數據。
病毒培養方法(例如噬菌斑測定或細胞病變效應測定)由于能夠表征病毒的感染狀態,而在環境病毒學中繼續發揮關鍵作用,而PCR或測序技術則無法實現。例如,需要關注環境或工程過程中人類病毒的歸宿時,或者需要評估樣品對人類健康構成的風險時,病毒培養仍然是唯一可靠的檢測方法。不幸的是,許多重要的人類病毒無法進行體外培養,例如MERS-CoV。對于那些病毒,分子檢測方法仍然是最佳且唯一的選擇。
基于PCR和基于培養的方法均用于檢測人或環境樣品中的流感病毒。在PCR中,基質(M)基因通常作為目標基因,可同時檢測所有流感亞型,而血凝素(HA),神經氨酸酶(NA)和其他基因作為目標基因,用于檢測特定的流感亞型。甲型流感檢測結果陽性,然后亞型特異性檢測結果陰性,可以檢測出潛在的新菌株。這種方法實現了對2009年H1N1型流感的鑒定。甲型流感病毒很容易在雞胚蛋和多數細胞系,尤其是MDCK細胞系中培養和計數。在MDCK細胞中培養的病毒可以通過噬菌斑測定或50%組織培養物感染劑量(TCID50)進行計量。
采用PCR檢測法,即使不是全部的冠狀病毒,針對聚合酶基因保守區的引物也可以在檢測限為5×101–5×103基因拷貝數的數量級下,檢測出絕大多數的冠狀病毒。簡并引物也可用于檢測多種冠狀病毒。特定的冠狀病毒引物以S糖蛋白或核衣殼蛋白基因為目標。由于人類冠狀病毒有著不同的細胞嗜性,因此無法在相同類型的細胞系統中進行培養。例如,SARS-CoV和HCoV- NL63可以在常見的細胞系中輕松培養,例如CaCO-2(SARS)和LLC-MK2(HCoV-NL63)。HCoV-229E和HCoV-OC43雖然也能夠進行體外培養,但是條件要求更加苛刻,且可供進行復制的宿主范圍更小。剩余的兩種已知的人類冠狀病毒HCoV-HKU1和MERS-CoV,不容易在現有的細胞系中培養。因此,它們在環境樣品中的傳染性和最終歸宿無法輕易測定。
結論
目前,關于城市水循環在包膜病毒(尤其是禽流感病毒和冠狀病毒)傳播中的潛在作用方面存在大量知識空白。為了解決此問題,我們建議環境工程師,病毒學家和公共衛生研究人員共同努力進行以下研究:
(1)需要開發和優化從復雜的樣品基質(如廢水,殘留的生物固體和地表水)中提取和純化包膜病毒的方法。在測試過程中,應在樣品中摻入一系列包膜病毒以及腸道病毒或腸道病毒替代品,以更好地了解提取回收率如何隨病毒的物理特性而變化。
(2)研究應解決在水環境中包膜病毒生存能力的變異性。例如,禽流感病毒株的哪些結構特征使其比其他包膜病毒在水中保持更長時間的感染性?
(3)研究應針對在廢水和飲用水處理過程中的存在和歸宿,以及包膜病毒何時通過廢水排放或向土地施用生物質而釋放到環境中的。只要有可能,這些方法都應針對可進行體外培養的病毒,以便報告基因拷貝濃度以及病毒感染濃度。
(4)應將更多研究集中在高致病性病毒(如禽流感病毒株)的環境歸宿上。如表3中的數據所示,相似的病毒可能表現出截然不同的生存能力特征,替代物可能無法準確預測高致病性病毒的環境歸宿。此類研究需要在BSL3及BSL4級別的實驗室中進行。由于大多數環境病毒學家無法進入此級別的實驗室或沒有接受過此級別的生物安全性培訓,因此未來需要更加廣泛的協作。
(5)應對廢水,娛樂用水和飲用水中的高致病性包膜病毒進行定量的風險評估。
這些研究問題對于環境工程和公共衛生應對進入城市水循環并可能造成致命性爆發或大流行的包膜病毒而言至關重要。


















